腎癌作為惡性程度較高的腫瘤,除原發病灶外,常常在身體其他部位出現轉移灶,成為轉移性腎癌(mRCC)。數據表明,腎癌最常見的轉移器官是肺部、骨、肝、腎上腺,一旦出現轉移,就預示著到了晚期。這時,控制疾病進一步發展,提高生存期就顯得尤為重要了。
針對轉移性腎癌,近年來的科學研究取得了較多進展。目前,K藥(帕博利珠單抗)聯合阿昔替尼被推薦用于轉移性腎癌的一線治療。與其他腫瘤不同的是,對腎癌患者來講,腎臟細胞的破壞極有可能引起腎功能惡化,到終末期腎病(ESRD)時,往往需要透析治療。
透析可能會影響到體內藥物濃度,藥物濃度過低會使療效下降,而濃度過高則會加重毒副反應的發生情況。那么,針對終末期腎病的轉移性腎癌,能否接受K藥聯合阿昔替尼治療呢?下面的案例,癌度帶大家一起看看。
病例故事
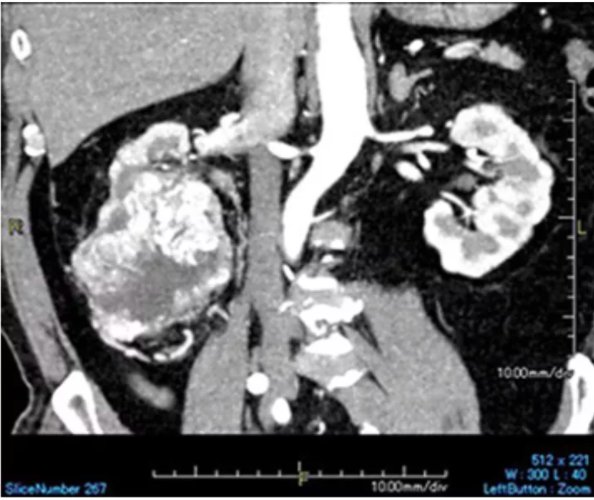
王先生在15年前因出現血尿入院檢查。CT顯示他的右腎病灶直徑有8.5cm(圖1),并存在周圍脂肪組織浸潤,還好并沒有淋巴結及遠處轉移。隨后,他接受了腹腔鏡右腎切除術,診斷為“右側RCC(透明細胞癌),pT3期”。
文章插圖
圖1. 首次隨訪時增強CT顯示的右腎腫瘤
手術后,王先生按照醫生的要求進行術后隨訪。7年后, CT上顯示左腎下極看到一個小的高吸收區(圖2)。進一步的MRI檢查提示這一腫物直徑有2.4cm,考慮腎癌復發了,需要接受臨床治療。這時,通過常規腎功能檢查,醫生同時注意到王先生的血清肌酐水平逐漸升高。由于是局部復發,醫生為王先生推薦進行左腎新發病灶的立體定向放射治療。

文章插圖
圖2. 首次復發時平掃CT顯示的左腎腫瘤
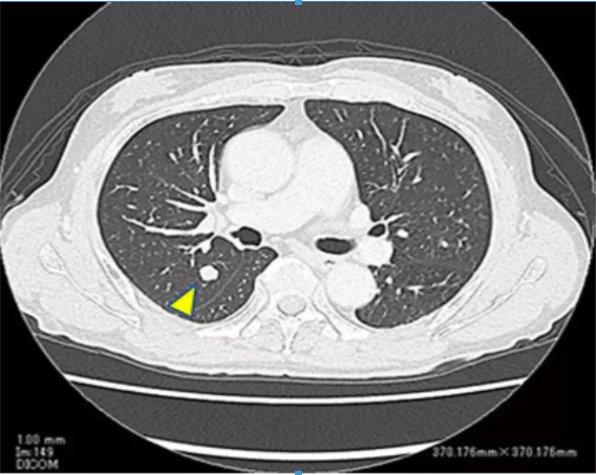
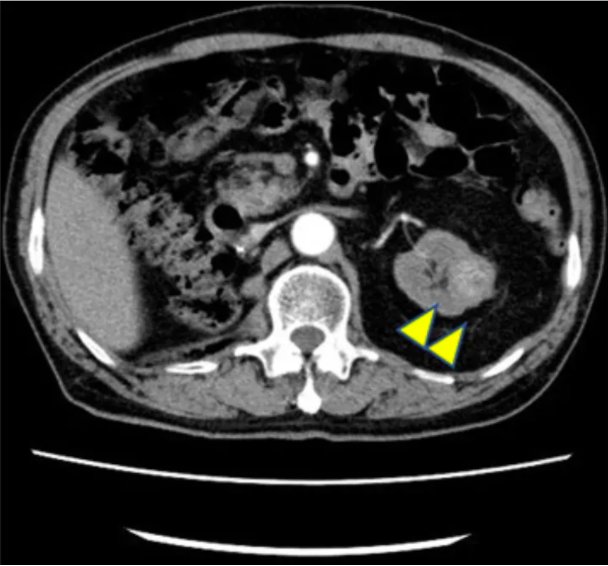
治療后,王先生左腎新發病灶逐步縮小了。然而,不幸的是,王先生的腎功能發生了急劇惡化,血清肌酐升高至9 mg/dL,需要接受血液透析治療。透析治療開始后,醫生繼續對王先生的左腎及其他部位情況進行隨訪。發現王先生的左腎上極、肺部出現了新的轉移灶,疾病再次出現了進展(圖3、圖4)。針對這兩個新發病灶,醫生分別進行了放射治療,病灶控制住了,沒有進一步增大。
文章插圖
圖3. 第二次復發時平掃CT顯示的肺轉移
文章插圖
圖4. 第二次復發時平掃CT顯示的左腎腫瘤
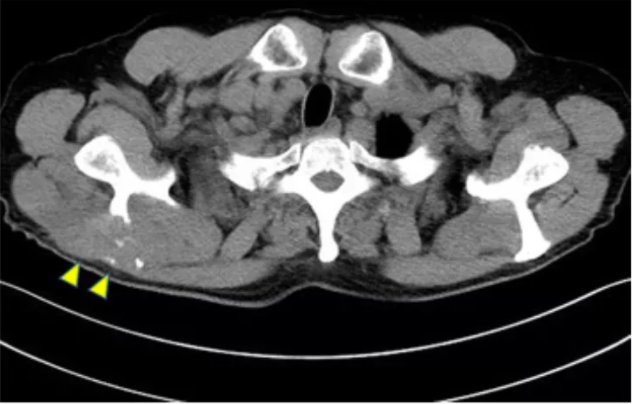
不料轉移性腎癌的惡性程度太高,在放療結束兩年后的一次常規評估中,醫生通過CT發現王先生右側肩胛骨出現了新的軟組織腫塊,伴有骨質破壞,通過PET-CT,醫生證實了這是骨轉移病灶(圖5、圖6)。
文章插圖
圖5. 平掃CT顯示的右側肩胛骨轉移

文章插圖
圖6. 骨掃描提示右側肩胛骨轉移
骨轉移提示腫瘤發生了更為嚴重的遠處轉移,這時,需要進行全身性治療。由于王先生是血液透析患者,全身抗腫瘤應用必須格外謹慎。醫生評估后,建議王先生嘗試進行一線K藥(200mg,每3周1次)聯合阿昔替尼(每日10mg)治療,并進行密切監測。
剛開始治療的兩個月內,王先生透析過程中出現了血壓增高和偶發疲乏感,以及C反應蛋白升高,醫生將其阿昔替尼的劑量進行了調,到每日4mg。隨訪的半年時間內,王先生在接受透析治療期間,一直接受K藥聯合阿昔替尼這一方案治療,沒有出現明顯的免疫相關不良事件(圖7)。
- 免疫|1碗抗癌湯消炎、抗氧化、強免疫!利用大白菜、菇類快速搞定
- 口味|給孩子做個“快手菜” 營養豐富,口味獨特,提高身體的免疫力
- 運動神經元患者案例分享
- 孩子春節最愛的“香蠕菜”,提高免疫力、增強體質,更健康
- 孩子春節最愛“黃金菜”,補充營養,增強免疫力,身體更健康!
- 過年孩子必須要吃的美食,暖身暖胃、提高免疫力,冬天不生病
- 守護|溫暖“疫”線 | 迎難而上加班加點,醫大二院全力守護透析患者“生命線”
- 立冬后,孩子嘴饞的“高鈣菜”,補充鈣質,增強免疫力,不生病
- 黑木耳|黑木耳和此食物一起,易清身體中垃圾,提高免疫力,子宮更干凈!
- 香港|廣州復大腫瘤醫院案例966:香港胰腺癌患者赴廣州就醫重獲新生
