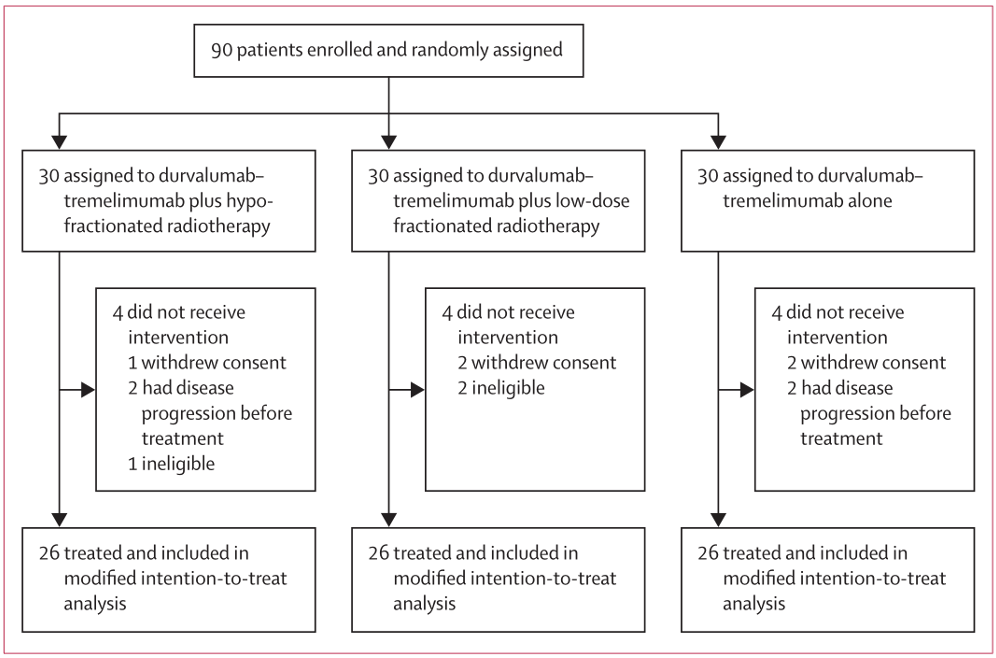
文章圖片
▲ 臨床試驗開展方案概要
總的來說研究結果令人失望 ,雙免疫聯合低劑量放療(7.7% , 0.0-16.3;p=0.64)或大分割放療組(11.5% , 1.2-21.8;p=0.99)的總體應答率與雙免疫組(11.5% , 90% CI 1.2-21.8)之間并無顯著差異 。

文章圖片
▲ 各組患者接受治療后的反應率
對各組中無進展生存患者(18個月)的比例進行統計 ,發現雙免疫組、聯合低劑量放療組與大分割放療組的比例分別為81%、85%和92% , 但遺憾的是 , 各組無進展生存期之間亦無顯著差異(雙免疫組的中位數為3.3個月;低劑量放療組的中位數為4.6個月;大分割放療組的中位數為4個月) 。
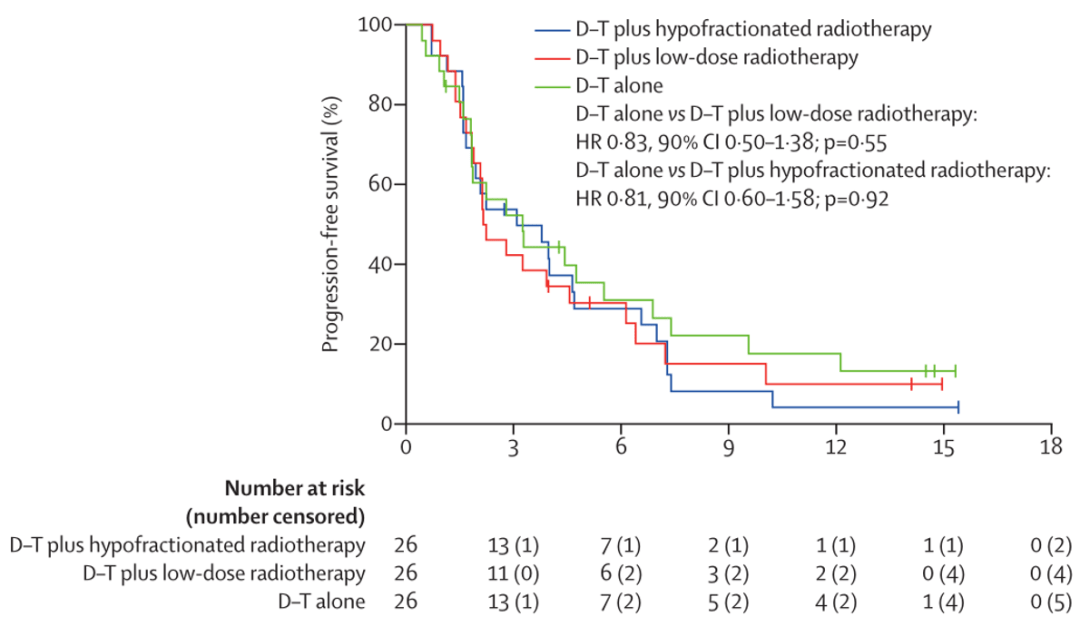
文章圖片
▲ 各組患者接受治療后的無進展生存曲線
此外 , 總體生存率的結果也不盡如人意 , 各組之間仍然沒有顯著差異 。
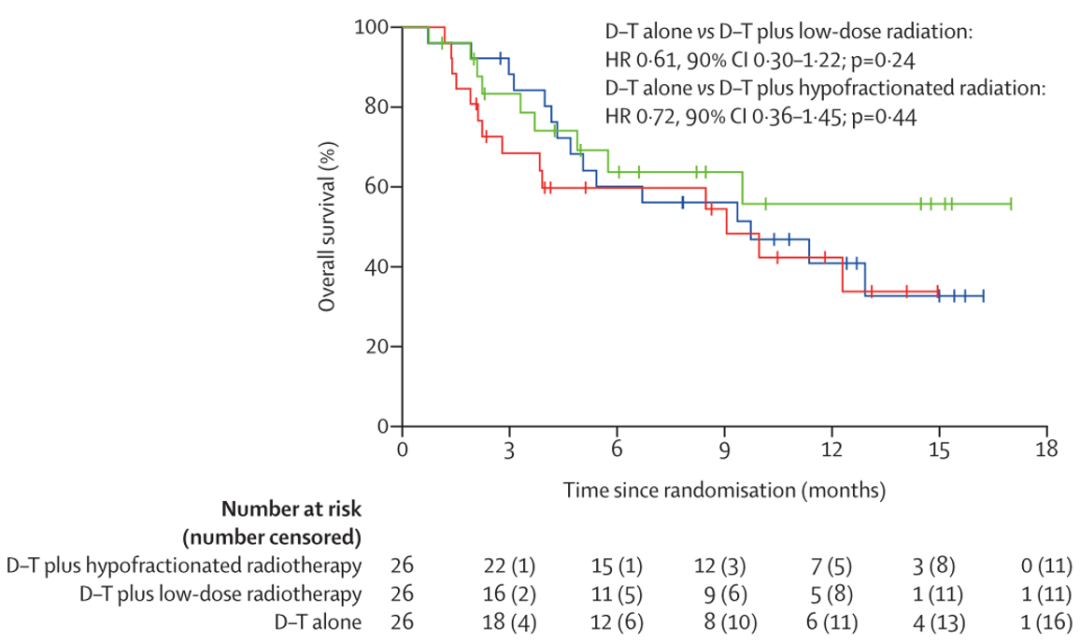
文章圖片
▲ 各組患者接受治療后的生存曲線
Hodi團隊對每個治療周期的治療相關毒性都進行了評估 , 治療停止后90天內每30天評估一次 , 并且根據不良事件的通用術語標準4.0版對毒性進行了分級 。
結果顯示 , 78例患者中有59例(76%)發生了可能與治療相關的不良事件 , 最常見的3級或3級以上不良事件分別是呼吸困難 (雙免疫組2例 , 低劑量放療組3例 , 大分割放療組3例)和低鈉血癥 (雙免疫組1例 , 低劑量放療組2例 , 大分割放療組3例) 。
進一步分析發現 , 雙免疫組發生了1例(4%)與治療相關的嚴重不良事件(黃斑丘疹);低劑量放療組發生了5例(19%)與治療相關的嚴重不良事件 , 包括腹痛、腹瀉、呼吸困難、低血鉀和呼吸衰竭等;大分割放療組發生了4例(15%)與治療相關的嚴重不良事件 (腎上腺功能不全、結腸炎、腹瀉和低鈉血癥) 。
總的來說 , 這個隨機臨床2期試驗 是迄今為止首個研究CTLA-4抑制劑聯合PD-L1抑制劑與放療聯用的前瞻性成果 , 評估了放療在既往PD-1/PD-L1靶向治療有進展的NSCLC患者中僅作為系統免疫激活劑的效用 。
盡管沒有取得臨床效益上的突破 , 但 研究人員獲得了PD-L1抑制劑與CTLA-4抑制劑聯合使用治療PD-1/PD-L1耐藥患者的安全性數據 , 并通過中位隨訪12.4個月 , 發現治療后發生進展性疾病的患者數量減少 , 同時 , 對治療發生反應的患者數量增加 。 因此 , Hodi團隊確定了PD-L1抑制劑與CTLA-4抑制劑聯合使用對表現出應答的部分患者具有重大臨床意義 。
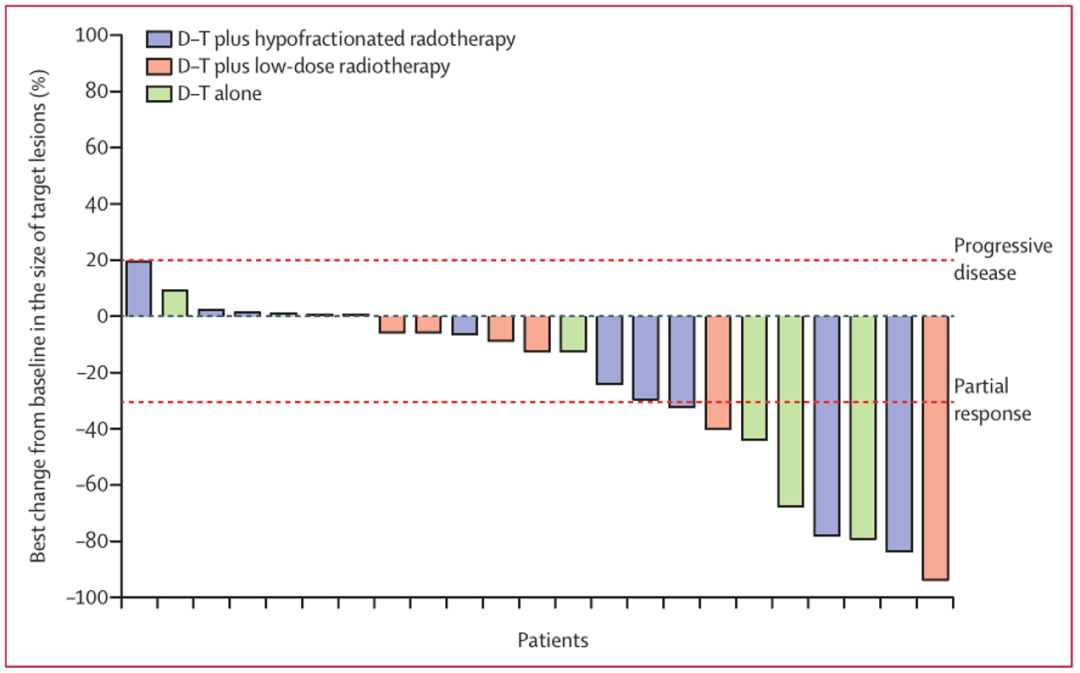
文章圖片
▲ 疾病控制或有反應患者的病灶區域較基線的變化(n=23)
Hodi和他的同事指出 , 未來的研究應該篩選出預測性的生物標志物(如T細胞浸潤) , 以改進治療方案選擇或提高患者反應率和臨床效益 。
參考文獻:
4.Schoenfeld AJ, Hellmann MD. Acquired Resistance to Immune Checkpoint Inhibitors. Cancer Cell. 2020;37(4):443-455. doi:10.1016/j.ccell.2020.03.017
6.Rizvi NA, Cho BC, Reinmuth N, et al. Durvalumab With or Without Tremelimumab vs Standard Chemotherapy in First-line Treatment of Metastatic Non-Small Cell Lung Cancer: The MYSTIC Phase 3 Randomized Clinical Trial [published correction appears in JAMA Oncol. 2020 Nov 1;6(11):1815]. JAMA Oncol. 2020;6(5):661-674. doi:10.1001/jamaoncol.2020.0237
- 學習用品|事關孩子視力!3月1日起,《兒童青少年學習用品近視防控衛生要求》正式實施
- 香雪制藥|香雪制藥橘紅痰咳液、抗病毒口服液被納入《中成藥防治新型冠狀病毒肺炎專家共識》
- 問題|綜藝《11點睡吧》:開啟健康睡眠新風尚
- 網絡|20220310《健康加油站》預告:重視青光眼隨訪,防止視功能損傷
- 教練|《蝙蝠俠》貓女!戒掉咖啡、不用私人教練,也能養成螞蟻腰!
- 《自然》子刊:經常喝酒的你,大腦正在慢慢變小
- 新舞|新歌新舞丨玉霞廣場舞《靠山不靠山》
-  |公開課丨《你在我心里下了一場雨》炫酷舞姿來襲
- 報告|《當代女性健身洞察報告》發布,女性“請私教”占比為男性2倍
- 本文轉自:DV現場《詩經 · 衛風 · 木瓜》:“投我以木瓜|實現吃“瓜”自由,還得是它!
